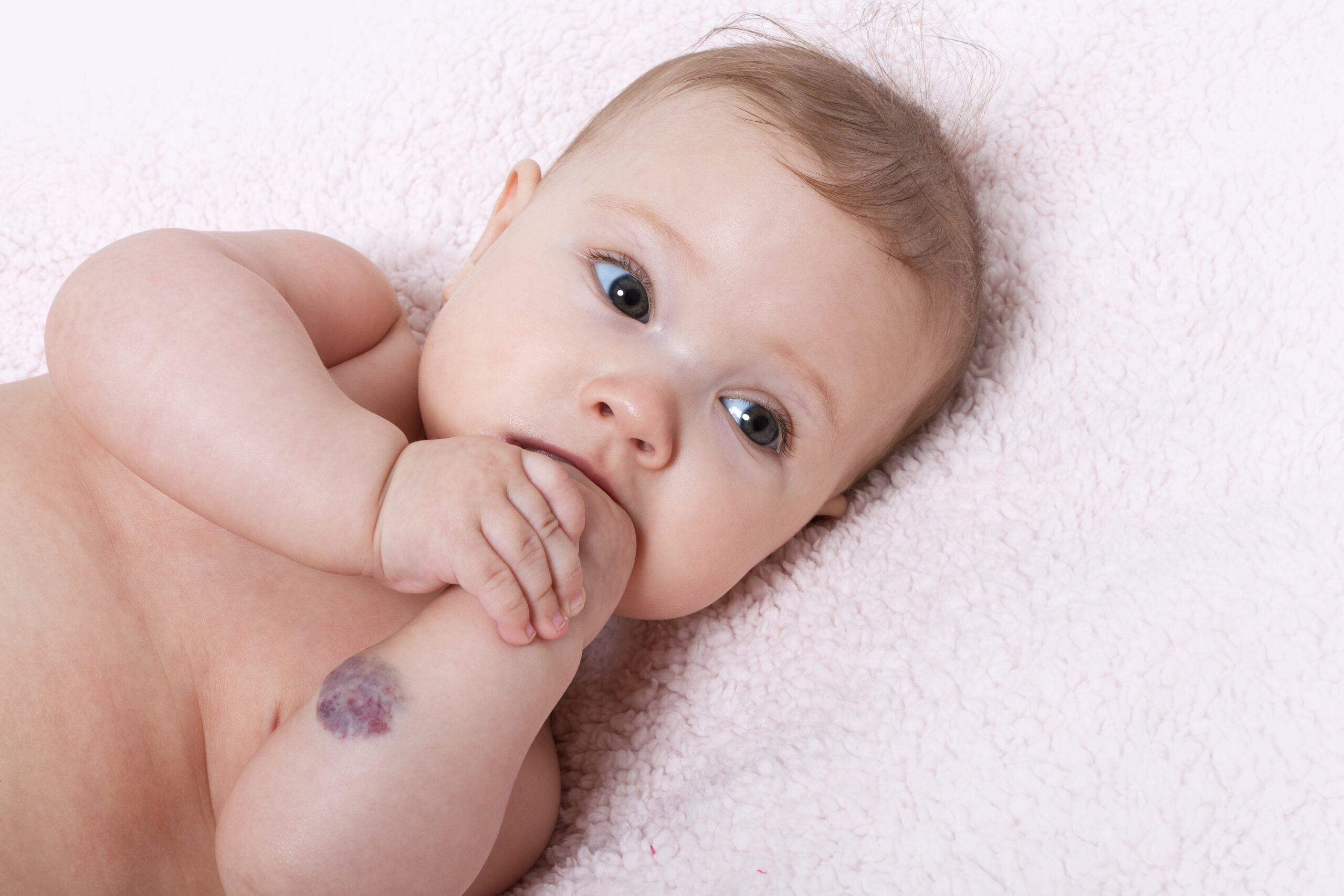
Συνήθως οι γονείς είναι οι πρώτοι που παρατηρούν την εκ γενετής αγγειακή βλάβη (αιμαγγείωμα ή τριχοειδική δυσπλασία) στο δέρμα του παιδιού τους. Στην περίπτωση αυτή, το καλύτερο που έχουν να κάνουν είναι να μην πανικοβληθούν, να μην αδιαφορήσουν αλλά ούτε και να υποτιμήσουν την κατάσταση. Αντίθετα, να επισκεφθούν άμεσα έναν εξειδικευμένο δερματολόγο για την κατάλληλη αντιμετώπιση.
Η ορθή και έγκαιρη διάγνωση καθώς και η σωστή ενημέρωση αποτελούν τα πρώτα σημαντικά βήματα. Περιστατικά τα οποία διαγνώστηκαν νωρίς και αντιμετωπίστηκαν σωστά τυγχάνουν εξαιρετικής πρόγνωσης, περιορίζοντας παράλληλα τις οποιεσδήποτε ψυχολογικές, σωματικές και οικονομικές επιβαρύνσεις τόσο για τον ασθενή όσο και για την οικογένειά του.
Προγραμματίστε σήμερα το ραντεβού σαςΌσο νωρίτερα η θεραπεία με LASER, τόσο καλύτερα τα αποτελέσματα!
1. Αντιμετώπιση τριχοειδικών δυσπλασιών
Οι τριχοειδικές δυσπλασίες αποτελούν μόνιμες παθολογικές μεταβολές, οι οποίες όχι μόνο δεν υποχωρούν με την πάροδο του χρόνου αλλά υπάρχει κίνδυνος περαιτέρω ανάπτυξής τους εάν δεν αντιμετωπιστούν εγκαίρως ακόμα και στις 2-4 πρώτες εβδομάδες ζωής του βρέφους.
Ο χρυσός κανόνας για την αντιμετώπιση των τριχοειδικών δυσπλασιών είναι το παλμικό LASER χρωστικής (PDL) με την θεραπεία να ξεκινάει όσο πιο γρήγορα γίνεται. Η έγκαιρη διάγνωση κατά την πρώιμη βρεφική ηλικία και η άμεση έναρξη θεραπείας είναι η καλύτερη τακτική απέναντι στις τριχοειδικές δυσπλασίες, οι οποίες αν αφεθούν αντιμετωπίζονται δυσκολότερα.
Το παλμικό LASER χρωστικής (Pulsed Dye LASER) αποκαθιστά τις βλάβες στο δέρμα χωρίς καθόλου παρενέργειες. Η δράση του PDL βασίζεται στην αρχή της επιλεκτικής φωτοθερμόλυσης, σύμφωνα με την οποία είναι δυνατή η επιλεκτική εξάλειψη του εκάστοτε στόχου (π.χ. αγγεία, δυσπλασίες, ευρυαγγείες), ενώ ταυτόχρονα παραμένει άθικτη η επιδερμίδα και το χόριο. Η χρήση του LASER αποτελεί μια μέθοδο με υψηλή αποτελεσματικότητα και ασφάλεια σε σχέση με τις άλλες μεθόδους παρέμβασης, λόγω της επιλεκτικής απορρόφησης της δέσμης του φωτός.
Τόσο η αποτελεσματικότητα όσο και η ασφάλεια του παλμικού LASER χρωστικής για τη θεραπεία των τριχοειδικών δυσπλασιών έχουν αποδειχθεί μέσω πολλών ερευνητικών μελετών σε διεθνές επίπεδο. Στις μελέτες αυτές αποδεικνύεται ότι η μεγαλύτερη αποτελεσματικότητα της θεραπείας παρατηρείται όταν αυτή ξεκινάει κατά το πρώτο έτος ζωής και, ακόμα καλύτερα κατά τον πρώτο μήνα ζωής του βρέφους.
Ο συνολικός αριθμός συνεδριών με LASER επηρεάζει άμεσα το τελικό αποτέλεσμα, ενώ στις πρώτες συνεδρίες παρουσιάζεται η μεγαλύτερη βελτίωση λόγω του ότι τα επιφανειακά τριχοειδή αγγεία είναι τα πλέον ευάλωτα και είναι από τα πρώτα που εξαλείφονται. Επίσης, ένας επιπλέον λόγος για να αρχίσει η θεραπεία όσο πιο νωρίς γίνεται είναι ότι η επιδερμίδα του βρέφους είναι πιο λεπτή, επιτρέποντας την καλύτερη διείσδυση του LASER στη βλάβη. Συνήθως απαιτούνται τουλάχιστον δέκα συνεδρίες με μεσοδιάστημα 6-8 εβδομάδες. Όσο νωρίτερα γίνεται η θεραπεία, τόσο πιο γρήγορα ολοκληρώνεται κατά την προσχολική ηλικία.
2. Αντιμετώπιση αληθών αιμαγγειωμάτων
Στην περίπτωση των επιφανειακών αληθών αιμαγγειωμάτων, εάν δεν γίνει καμία θεραπευτική παρέμβαση αυτά υποχωρούν στο 50% των περιπτώσεων έως την ηλικία των 5 ετών, στο 75% έως την ηλικία των 7 ετών και στο 90% έως την ηλικία των 9 ετών. Σε οποιαδήποτε άλλη περίπτωση οδηγούν σε μόνιμες δερματικές αλλοιώσεις, όπως υπομελάγχρωση, ατροφικές ουλές και υπολειμματική τελαγγειεκτασία.
Η ανάγκη για επείγουσα θεραπευτική αντιμετώπιση των αληθών αιμαγγειωμάτων εξαρτάται από τον εντοπισμό της βλάβης, δηλαδή από το εάν εντοπίζεται σε αισθητικά σπουδαία περιοχή (πρόσωπο) ή από το εάν παρεμποδίζεται η φυσιολογική λειτουργία του ατόμου (όραση, όσφρηση, ακοή), καθώς και από το εάν υπάρχει εξέλκωση.
Τα τελευταία χρόνια χρησιμοποιείται σε μεγάλο βαθμό το φάρμακο προπρανολόλη ως θεραπεία πρώτης γραμμής για την αντιμετώπιση των πιο σοβαρών και περίπλοκων περιπτώσεων αληθών αιμαγγειωμάτων. Σύμφωνα με αρκετές πρόσφατες μελέτες, το ποσοστό ανταπόκρισης στην προπρανολόλη αγγίζει το 98%, ακόμα και σε δύσκολες περιπτώσεις, ενώ έχει ελάχιστες ανεπιθύμητες ενέργειες και για την επίτευξη βέλτιστων αποτελεσμάτων συνιστάται και η χρήση του παλμικού LASER χρωστικής (PDL).
Η βέλτιστη θεραπεία των επιφανειακών αληθών αιμαγγειωμάτων μπορεί να επιτευχθεί με συνδυασμό χορήγησης προπρανολόλης και εφαρμογή παλμικού LASER χρωστικής ευρύτερου παλμού (PDL). Το συγκεκριμένο LASER επιτυγχάνει εξαιρετικά αποτελέσματα λόγω της καταστροφής των διευρυμένων αγγείων. Ουσιαστικά, ο συνδυασμός των δύο αυτών θεραπευτικών παρεμβάσεων επιφέρει πιο σύντομη και πληρέστερη υποχώρηση των εκ γενετής αληθών αιμαγγειωμάτων. Παράλληλα μειώνεται η συνολική δόση προπρανολόλης που χορηγείται, το οποίο είναι επίσης σημαντικός παράγοντας.
Η θεραπεία πρέπει να ξεκινά το συντομότερο δυνατόν, στην ηλικία του πρώτου ή του δεύτερου μήνα, έτσι ώστε να εμποδίζεται η μεγάλη διόγκωση αλλά και να επιτυγχάνεται η πλήρης αισθητική αποκατάσταση της περιοχής. Επίσης, το PDL επιτυγχάνει μείωση του βαθμού τελαγγειεκτασίας (αύξηση του μεγέθους και του αριθμού μικρών αιμοφόρων αγγείων σε μια περιοχή του δέρματος – ευρυαγγεία) που ενδέχεται να προκύψει μετά το στάδιο υποστροφής του αληθούς αιμαγγειώματος.
Η έγκαιρη αντιμετώπιση επιφανειακών αληθών αιμαγγειωμάτων κατά την έναρξη της φάσης ταχείας ανάπτυξης έχει εντυπωσιακά αποτελέσματα. Οι στόχοι της θεραπευτικής αντιμετώπισης με LASER κατά τη φάση ραγδαίας ανάπτυξης είναι η σταθεροποίηση των βλαβών πριν υπερτραφούν σημαντικά, κατά τη φάση σταθεροποίησης είναι η πυροδότηση της υποστροφής και κατά τη φάση υποστροφής είναι η ελαχιστοποίηση της βλάβης. Όταν υπάρχουν υπολειμματικές βλάβες στόχος της θεραπείας είναι η εξάλειψη των βλαβών.
Προγραμματίστε σήμερα το ραντεβού σαςΔΕΙΤΕ ΕΠΙΣΗΣ:
- Εκ Γενετής Αγγειακές Βλάβες του Δέρματος και Φωτογραφίες Περιστατικών
- Τριχοειδική δυσπλασία ή αληθές αιμαγγείωμα;
- Διάγνωση Εκ Γενετής Δερματικών Αγγειακών Βλαβών
- Τριχοειδικές Δυσπλασίες (Port-Wine Stain)
- Άλλα αγγειώματα-αγγειοκερατώματα σε ενήλικες
ΒΙΒΛΙΟΓΡΑΦΙΚΕΣ ΑΝΑΦΟΡΕΣ
- Anderson RR, Parish JA. Selective Photothermolysis: Precise microsurgery by selective absorption of pulsed radiation. Science.1983;220:524-27.
- Atherton DJ. Infantile hemangiomas. Early Hum Dev. 2006; 82: 789-795.
- Chang, L.C., Haggstrom, A.N.Drolet, B.A.Baselga, E.Chamlin, S.L. et al, Hemangioma investigator group. Growth characteristics of infantile hemangiomas: implications for management. Pediatrics. 2008;122:360–367.
- de Graaf M, Knol MJ, Totté JE, van Os-Medendorp H, Breugem CC, Pasmans SG. E-learning enables parents to assess an infantile hemangioma. J Am Acad Dermatol. 2014 May;70(5):893-8.
- Hon KL, Shen P, Li JJ, et al. Pediatric vascular anomalies: an overview of management. Clin Med Insights Dermatol. 2014; 7.
- Leaute-Labreze C, Prey S, Ezzedine K. Infantile haemangioma: part 1. Pathophysiology, epidemiology, clinical features, life cycle and associated structural abnormalities. JEADV 2011; 25:1245-53.
- Macfie, CC & Jeffrey, SL Diagnosis of vascular skin lesions in children: an audit and review. Pediatr Dermatol. 2008; 25:7–12.
- Oiso N, Kawada A. The dermoscopic features in infantile hemangioma. Clin Pediatr. 2011; 28: 591-593.
- Smolinski KN, Yan AC. Hemangiomas of infancy: clinical and biological characteristics. Clinical Pediatrics 2005;44 (9):747–766.
- Syed SB. Vascular birthmarks: update on presentation and management. Current Paediatrics 1999;9(1):20–6.
- Τζερμιάς Χ. Αντιμετώπιση δερματικών αγγειακών βλαβών με εξελιγμένα LASER. Ελληνική Επιθεώρηση Δερματολογίας Αφροδισιολογίας. 2013; 24:3, 165-177.