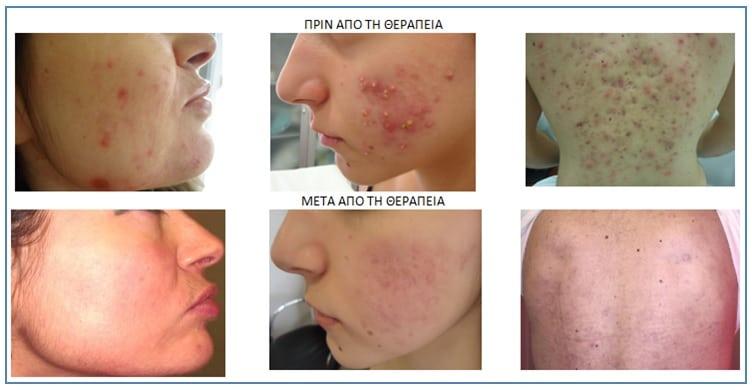
Η κοινή ακμή αποτελεί την πιο συνηθισμένη δερματολογική πάθηση μεταξύ των εφήβων και των νεαρών ενηλίκων και επηρεάζει το 80-95% του πληθυσμού. Τόσο οι άνδρες όσο και οι γυναίκες είναι πιθανό να εμφανίσουν ακμή κάποια στιγμή στη ζωή τους. Η ακμή μπορεί σε κάποιες περιπτώσεις να μην ανταποκρίνεται στις συμβατικές ιατρικές και αισθητικές θεραπείες1-3.
Η φωτοδυναμική και ο ρόλος της στη θεραπεία της ακμή

Εκτός των συμβατικών θεραπειών έχουν προταθεί και άλλες μέθοδοι όπως τα χημικά πίλινγκ και διάφορες ενεργειακές πηγές, είτε μεμονωμένα είτε σε συνδυασμό με διαδοχική εφαρμογή, με ποικίλους βαθμούς επιτυχίας. Μεταξύ αυτών περιλαμβάνονται διάφορα είδη Laser, όπως το παλμικό Laser χρωστικής (PDL) στα 585–595 nm, το διοδικό laser στα 800 nm, το KTP στα 532 nm και το Nd:YAG στα 1064 nm, καθώς και το έντονο παλμικό φως (IPL), οι πηγές ορατού φωτός ευρέος φάσματος (LED) στα 415 nm και 633 nm και η φωτοδυναμική θεραπεία (PDT) με ή χωρίς τη χρήση φωτοευαισθητοποιητών παραγόντων.
Με τις θεραπείες για την αντιμετώπιση της ακμής με χρήση φωτός συνήθως επιτυγχάνονται τρεις βασικοί στόχοι: μείωση των επιπέδων του P acnes, μείωση της δραστηριότητας του σμηγματογόνου αδένα, και αντιμετώπιση της απόφραξης των πόρων. 4–6
Γεγονός είναι ότι πρέπει να σχεδιαστεί μια νέα, ασφαλής και αποτελεσματική εναλλακτική θεραπευτική επιλογή για ανθρώπους με μέτρια έως σοβαρή ακμή, οι οποίοι δεν μπορούν ή δεν επιθυμούν να λαμβάνουν από του στόματος χορηγούμενα φαρμακευτικά προϊόντα, όπως η ισοτρετινοΐνη.
Αυτή η ομάδα ανθρώπων αυξάνεται συνεχώς και μπορεί να περιλαμβάνει γυναίκες που είναι ή επιθυμούν να μείνουν έγκυες, ανθρώπους που δεν δείχνουν ανοχή ή είναι αλλεργικοί στα από του στόματος χορηγούμενα φάρμακα, καθώς και ανθρώπους με κάποιες συγγενείς ή επίκτητες παθολογικές καταστάσεις, όπως συγγενή δυσλιπιδαιμία και ηπατοπάθεια.

Η συμβατική μεμονωμένη εφαρμογή φωτοδυναμικής θεραπείας με ένα μήκος κύματος φαίνεται να επηρεάζει αρνητικά τους σμηγματογόνους αδένες παρά τη συνεχή βιολογική διέγερση των τριχοσμηγματογόνων μονάδων που επιτυγχάνεται από τα ανδρογόνα, τα οποία αποτελούν τη βασική κινητήριο δύναμη στην ακμή.3
Ειδικότερα, η φωτοχημική αντίδραση που ενεργοποιείται από τη συμβατική μεμονωμένη εφαρμογή της PDT μπορεί να χρησιμοποιηθεί για την επιλεκτική καταστροφή του P. acnes εντός των θυλακίων, καθώς και για τη ρύθμιση της δραστηριότητας των σμηγματογόνων μονάδων στις προσβεβλημένες περιοχές.
Είναι ευρέως αποδεκτό σε παγκόσμιο επίπεδο ότι απαιτούνται τρία βασικά στοιχεία για να ξεκινήσει και να διατηρηθεί η αποτελεσματικότητα της προκαλούμενης από τη φωτοδυναμική θεραπεία αντίδρασης:
- Ειδικοί φωτοευαισθητοποιοί παράγοντες στην κατάλληλη συγκέντρωση και επιλεκτική κατανομή στις ανατομικές περιοχές
- Μήκη κύματος του φωτός που απορροφώνται επιλεκτικά από συγκεκριμένους φωτοευαισθητοποιητές
- Επαρκής συγκέντρωση μοριακού οξυγόνου στους ιστούς όπου εφαρμόζεται η φωτοδυναμική θεραπεία σε όλη τη διάρκεια της εφαρμογής.

Για την επίτευξη βέλτιστου κλινικού αποτελέσματος, πρέπει να υπάρχει επαρκής συγκέντρωση φωτοευαισθητοποιητών στον προσβεβλημένο ιστό-στόχο και να υπάρχει δυνατότητα προσέγγισης από επιλεκτικά μήκη κύματος του φωτός.
Προγραμματίστε το ραντεβού σας στα IQ SKIN CLINICSΕπί του παρόντος δεν υπάρχει κοινά αποδεκτή συμφωνία ως προς τις συγκεντρώσεις του προ-φαρμάκου, το χρόνο εφαρμογής υπό κλειστή περίδεση (OCT), το μήκη κύματος του φωτός και τους χρόνους έκθεσης στο φως.
Εντούτοις, η εφαρμογή της φωτοδυναμικής θεραπείας για την αντιμετώπιση της ακμής συνεχίζει να επιφέρει σημαντικά κλινικά αποτελέσματα, ανεξάρτητα από την τυποποίηση των θεραπευτικών πρωτοκόλλων. Οι ερευνητές πιστεύουν ότι ο σχετικά σύντομος χρόνος εφαρμογής του φωτοευαισθητοποιητή (1–2 ώρες) μπορεί να προσφέρει κατάλληλες συγκεντρώσεις ενεργών πορφυρινών στους επιλεγμένους ιστούς και ότι η μετατροπή του προ-φαρμάκου εντός των κυττάρων συνεχίζει μετά από μία μόνο εφαρμογή φωτός σε μήκη κύματος ειδικά για τις πορφυρίνες.
Η επιλογή του κατάλληλου μήκους κύματος δεν αποτελεί εύκολη υπόθεση, καθώς το μπλε φως (414–440 nm), ακόμα και όταν απορροφάται καλύτερα από το PpIX μετά την εφαρμογή MAL/5- ALA, δεν εισχωρεί αρκετά βαθιά στο δέρμα, ενώ το κόκκινο φως (633–690 nm) που εισχωρεί στις βαθύτερες στοιβάδες του δέρματος δεν απορροφάται όσο καλά απορροφάται το μπλε φως.
Για τους προαναφερόμενους λόγους, οι ερευνητές αποφάσισαν να παρουσιάσουν ένα νέο θεραπευτικό πρωτόκολλο, το οποίο βασίζεται σε τρεις διαδοχικές εφαρμογές φωτός, ξεκινώντας με μπλε φως, με το οποίο επιτυγχάνεται επιφανειακός αποτελεσματικός φωτοαποχρωματισμός και ανοίγει το δρόμο για την επακόλουθη διπλή διαδοχική έκθεση στο κόκκινο φως, με στόχο τη βελτιστοποίηση της εισχώρησης του στο δέρμα και, επομένως, της αποτελεσματικότητας της φωτοδυναμικής θεραπείας.
Το μεσοδιάστημα μεταξύ των εφαρμογών του φωτός επιλέχθηκε τυχαία και ορίστηκε στα 20 λεπτά ως «περίοδος ανάπαυλας», ώστε να επιτρέψει στα κύτταρα να μετατρέψουν το προ-φάρμακο σε ενεργό φωτοευαισθητοποιητή και να συνεχίσουν τη λειτουργία τους, την εκ νέου συσσώρευση του PpIX στους προσβεβλημένους ιστούς.
Σύμφωνα με το πρωτόκολλο που τηρήθηκε, οι ερευνητές, σε θεωρητικό επίπεδο τουλάχιστον, δημιούργησαν τρεις διαδοχικές επιδράσεις της φωτοδυναμικής θεραπείας, μία σε επιφανειακό επίπεδο και δύο στα βαθύτερα στρώματα του δέρματος, αυξάνοντας έτσι τη συνολική αποτελεσματικότητα της φωτοδυναμικής θεραπείας.
Η κλινική ανάλυση βασίζεται σε μια αναδρομική μελέτη με στόχο την αξιολόγηση της αποτελεσματικότητας, της ασφάλειας και της ανεκτικότητας του καινοτόμου πρωτοκόλλου φωτοδυναμικής θεραπείας με διαδοχική εφαρμογή μπλε και κόκκινου φωτός κατόπιν χρήσης μεθυλ-αμινολεβουλινικού οξέος (MAL) σε ένα δείγμα 39 ασθενών εντός 18 μηνών.
Συμπληρώστε το Ατομικό Ιστορικό για την ΑκμήΑσθενείς και Μεθοδολογία
Πληθυσμός ασθενών με ακμή
Ο πληθυσμός της μελέτης αποτελούνταν από 39 ασθενείς (56,4% άνδρες, 43,6% γυναίκες), ηλικίας μεταξύ 15 και 44 ετών (μέσος όρος 23,36 ετών), με μέτρια-έως-σοβαρή κοινή ακμή, οι οποίοι δεν επιθυμούσαν να λάβουν από του στόματος χορηγούμενα φάρμακα.
Πίνακας 1: Χαρακτηριστικά ασθενών κατά την έναρξη
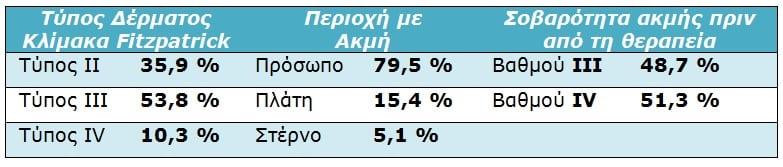
Βάσει της κατανομής των τύπων δέρματος των ασθενών σύμφωνα με την Κλίμακα Fitzpatrick, το 53,9% είχαν τύπο δέρματος II, το 53,8% τύπο δέρματος III και το 10,3% τύπο δέρματος IV. Κατά κύριο λόγο η ακμή υπήρχε στο πρόσωπο (79,5%), ενώ μικρότερο ποσοστό ασθενών είχαν ακμή στην πλάτη (15,4%) ή στο στέρνο (5,1%) (Πίνακας 1).
Πίνακας 2: Βαθμοί βαρύτητας της ακμής

Διαδικασία
Αρχικά οι ασθενείς ενημερώνονταν ως προς τη βαρύτητα της ακμής, καθώς και ως προς τις διάφορες θεραπευτικές επιλογές, τα πιθανά κλινικά αποτελέσματα αυτών, τις ενδεχόμενες επιπλοκές ή/και ανεπιθύμητες ενέργειες, και κατόπιν έδιναν τη συγκατάθεσή τους. Η αξιολόγηση της βαρύτητας της ακμής του κάθε ασθενούς πραγματοποιούνταν με χρήση μιας κλίμακας βάσει του συστήματος των Pillsbury, Shelley και Kligman, η οποία αποτελούνταν από πέντε βαθμούς, με το 0 να αντιπροσωπεύει την πλήρη/σχεδόν πλήρη υποχώρηση της ακμής και το 4 την ακμή βαριάς μορφής6 (Πίνακας 2).
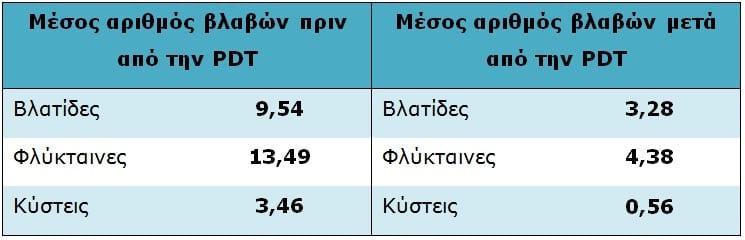
Οι μισοί σχεδόν ασθενείς φάνηκε ότι είχαν μέτρια φλεγμονώδη ακμή (Βαθμός 3) και οι υπόλοιποι ασθενείς (51,3%) ακμή βαριάς μορφής (Βαθμός 4) πριν από την έναρξη της θεραπείας (Πίνακας 1). Ο μέσος αριθμός για κάθε είδος βλάβης – βλατίδες, φλύκταινες και κύστεις – ήταν 9,54, 13,49 και 3,46, αντίστοιχα (Πίνακας 3). Κατά την αρχική συνεδρία λαμβάνονταν τυποποιημένες φωτογραφίες, καθώς και 3 μήνες μετά την εφαρμογή του πρωτοκόλλου φωτοδυναμικής θεραπείας.

Στη συνέχεια πραγματοποιούνταν η αρχική μέτρηση του φθορισμού σε συγκεκριμένα ανατομικά σημεία με ακμή με χρήση ψηφιακού φωτόμετρου χειρός (FluoDerm, Dia-Medico, Δανία) και γινόταν αναλυτική καταγραφή των τιμών φθορισμού σε κάθε σημείο του δέρματος. Κατόπιν αυτού εφαρμοζόταν μια λεπτή στρώση της κρέμας MAL (Metvix ®, 160 mg/g, Galderma, Alby Sur Cheran, Γαλλία), η οποία προστατευόταν με μια λεπτή μεμβράνη πολυουρεθάνης. Οι ασθενείς παρέμειναν σε ένα σκοτεινό χώρο πριν την εφαρμογή της φωτοδυναμικής θεραπείας. Ο χρόνος εφαρμογής της κρέμας ορίστηκε είτε σε μία ώρα στο πρόσωπο είτε για δύο ώρες στο στέρνο ή/και στην πλάτη. Με το πέρας αυτού του χρονικού διαστήματος γινόταν απαλός καθαρισμός της περιοχής εφαρμογής της κρέμας με χλιαρό νερό και χρήση γάζας και πραγματοποιούνταν η δεύτερη μέτρηση φθορισμού σε κάθε σημείο με ακμή. Στη συνέχεια και αφού ο ασθενής φορούσε τα κατάλληλα προστατευτικά γυαλιά εφαρμοζόταν συνδυαστική φωτοθεραπεία με διαδοχική εφαρμογή μπλε φωτός (415 nm) μία φορά και κόκκινου φωτός ( 633 nm) δύο φορές (Omnilux, Photo Therapeutics, Inc. Ηνωμένο Βασίλειο). Χρησιμοποιήθηκε ένα τυποποιημένο πρωτόκολλο εφαρμογής του φωτός σε όλους τους ασθενείς ως εξής:
- 8 λεπτά έκθεση σε μπλε φως (δόση 19,2 J/cm2)
- 20’ «επαναφόρτιση» του ιστού με οξυγόνο
- 16 λεπτά έκθεση σε κόκκινο φως (δόση 100,8 J/cm2)
- 20’ «επαναφόρτιση» του ιστού με οξυγόνο
- 16 λεπτά έκθεση σε κόκκινο φως (δόση 100,8 J/cm2).
Παράλληλα, χρησιμοποιούνταν ψυκτικός μηχανισμός (Cryo 5, Zimmer Elektromedizin, Γερμανία) για τη μείωση του πόνου κατά τη διάρκεια της διαδικασίας, ώστε να κατευθύνεται η ροή του αέρα σχεδόν κατ’ εφαπτομένη στις επιφάνειες του δέρματος, ώστε να περιορίσει την αντιδραστική αγγειοσυστολή και, ως εκ τούτου, την παροχή οξυγόνου στους ιστούς. Αμέσως μετά την τελευταία εφαρμογή του φωτός και κατόπιν καθαρισμού της περιοχής πλήρως, πραγματοποιούνταν η τελική μέτρηση του φθορισμού.
Στο τέλος κάθε θεραπευτικής συνεδρίας διαδοχικής συνδυαστικής φωτοδυναμικής θεραπείας, οι ασθενείς συμπλήρωναν ένα σύντομο ερωτηματολόγιο, στο οποίο τους ζητούνταν να αξιολογήσουν τον πόνο που ένοιωσαν κατά τη διάρκεια και μετά από τη θεραπεία, τις ανεπιθύμητες ενέργειες μετά τη θεραπεία, το εάν και κατά πόσο επηρέασε τις κοινωνικές τους δραστηριότητες, καθώς και το αποτέλεσμα της θεραπείας για την αντιμετώπιση της ακμής. Η αξιολόγηση του πόνου έγινε χρησιμοποιώντας μια οπτική αναλογική κλίμακα δέκα σημείων, στην οποία το 1 αντιστοιχούσε σε «καθόλου πόνος» και το 10 σε «υπερβολικός πόνος». Οι ανεπιθύμητες ενέργειες μετά τη θεραπεία αξιολογήθηκαν δίνοντας μια λίστα επιλογής στους ασθενείς με κάποιες ανεπιθύμητες ενέργειες όπως ερύθημα, οίδημα, ξηρότητα, υπερμελάγχρωση, κνησμός, αίσθημα καύσου κ.α. καθώς και τη δυνατότητα να συμπληρώσουν κάποια άλλη ανεπιθύμητη ενέργεια που ενδεχομένως εμφάνισαν. Η συλλογή των ερωτηματολογίων γινόταν 30 ημέρες μετά την τελευταία συνδυαστική διαδοχική συνεδρία φωτοδυναμικής θεραπείας.
Όλοι οι ασθενείς παρατήρησαν σημαντική βελτίωση της ακμής μετά από μία ή δύο συνεδρίες διαδοχικής συνδυαστικής φωτοδυναμικής θεραπείας. Σε λίγες περιπτώσεις απαιτήθηκε η πραγματοποίηση μιας τρίτης συνεδρίας για την εδραίωση και τη σταθεροποίηση των συμπτωμάτων της ακμής.
Προγραμματίστε το ραντεβού σας στα IQ SKIN CLINICSΕρευνητικές υποθέσεις και ανάλυση δεδομένων
Βάσει των δεδομένων που προέκυψαν από την ανασκόπηση της σχετικής πρόσφατης βιβλιογραφίας και των κλινικών δεδομένων που συλλέχθηκαν μέσω της παρούσας αναδρομικής μελέτης, εξετάστηκαν δύο βασικές ερευνητικές υποθέσεις:
- Πόσο σημαντική ήταν η μείωση της βαρύτητας της ακμής κατόπιν της εφαρμογής του πρωτοκόλλου διαδοχικής συνδυαστικής φωτοδυναμικής θεραπείας;
- Πόσο σημαντική ήταν η παρακολούθηση του φθορισμού στην επιφάνεια του δέρματος, πριν, αμέσως μετά την εφαρμογή της κρέμας MAL και στο τέλος μετά την ολοκλήρωση του θεραπευτικού πρωτοκόλλου;
Η αξιολόγηση της βαρύτητας της ακμής πραγματοποιούνταν κατά την έναρξη και 1 μήνα μετά από κάθε συνεδρία διαδοχικής συνδυαστικής φωτοδυναμικής θεραπείας. Για τη συγκριτική διερεύνηση πραγματοποιήθηκε το τεστ χ2 (chi-square test) καθώς πρόκειται για κατηγορικές μεταβλητές. Οι συγκρίσεις ως προς τη βαρύτητα της ακμής πραγματοποιήθηκαν λαμβάνοντας υπόψη όλο το δείγμα (39 ασθενείς), καθώς και ξεχωριστά τους ασθενείς με ακμή στο πρόσωπο και τους ασθενείς με ακμή στο στέρνο και/ή στην πλάτη.
Ο φθορισμός στην επιφάνεια του δέρματος αξιολογήθηκε στατιστικά βάσει της σύγκρισης των τριών διαδοχικών μετρήσεων: έναρξη (σημείο 1), αμέσως μετά την εφαρμογή της κρέμας (σημείο 2) και αμέσως μετά την ολοκλήρωση της εφαρμογής του θεραπευτικού πρωτοκόλλου φωτοδυναμικής θεραπείας.
Αποτελέσματα
Βαρύτητα ακμής
Η βαρύτητα της ακμής μειώθηκε σημαντικά μετά τη θεραπεία, ανεξάρτητα από την περιοχή εντοπισμού της ακμής (Ν = 39, p < 0,001). Στο σύνολο του δείγματος, ενώ πριν τη θεραπεία η ακμή είχε αξιολογηθεί είτε ως μέτρια είτε ως σοβαρή, μετά τη θεραπεία η ακμή εξαλείφθηκε πλήρως στο 14,6% των ασθενών, το ένα τρίτο σχεδόν αυτών εμφάνιζαν ήπια ακμή (31,7%) και οι μισοί και πλέον, σε ποσοστό της τάξης του 53,7%, εμφάνιζαν μη φλεγμονώδη ακμή (Σχήμα 1).
Παρόμοια ήταν τα αποτελέσματα και όταν εξετάστηκαν τα δεδομένα των ασθενών με ακμή στο πρόσωπο μόνο (Ν = 31, p < 0,001) ή ακμή σε πλάτη/στέρνο μόνο (Ν = 8, p < 0,005) και η διαφορά ως προς τη βαρύτητα της ακμής πριν και μετά τη θεραπεία ήταν στατιστικά σημαντική σε κάθε περίπτωση (Σχήματα 2-3). Αξίζει επίσης να σημειωθεί ότι η σχετική στατιστική ανάλυση επιβεβαίωσε ότι δεν υπήρχαν στατιστικά σημαντικές διαφορές μεταξύ ανδρών και γυναικών.
Τέλος, μετά την ολοκλήρωση της θεραπείας, ο μέσος όρος για κάθε τύπο ακνεϊκών βλαβών – βλατίδες, φλύκταινες και κύστεις – ήταν 3,28, 4,38 και 0,56 αντίστοιχα (Πίνακας 3).
Πίνακας 3: Μέσος αριθμός βλαβών πριν και μετά τη φωτοδυναμική θεραπεία
Επίπεδο φθορισμού
Ο φθορισμός στην επιφάνεια του δέρματος παρουσίασε στατιστικά σημαντική αύξηση μετά την τοπική εφαρμογή της κρέμας MAL είτε για 1 ώρα στις περιοχές του προσώπου είτε για 2 ώρες στις περιοχές του κορμού, όπως φάνηκε από τη σύγκριση μεταξύ πρώτης και δεύτερης μέτρησης του επιπέδου φθορισμού. Η συγκεκριμένη ανάλυση επιβεβαιώνει την επαρκώς εντοπισμένη συγκέντρωση του φωτοευαισθητοποιητή εντός των προσβεβλημένων ιστών. Παράλληλα, η μέτρηση του φθορισμού στην επιφάνεια του δέρματος επέστρεψε στα φυσιολογικά επίπεδα, όπως ήταν πριν την εφαρμογή της κρέμας, επιβεβαιώνοντας την αποτελεσματικότητα της φωτοδυναμικής θεραπείας, η οποία δημιουργήθηκε από τη διαδοχική τριπλή έκθεση σε φως. Η εν λόγω τάση ήταν σαφής τόσο όταν αξιολογήθηκαν όλοι οι ασθενείς όσο και στις επιμέρους ομάδες ασθενών ανάλογα με την περιοχή εντοπισμού της ακμής.
Όσον αφορά το σύνολο του δείγματος, η διαφορά μεταξύ της αρχικής μέτρησης φθορισμού και της μέτρησης κατόπιν της εφαρμογής της κρέμας MAL ήταν στατιστικά σημαντική, με το επίπεδο φθορισμού σημαντικά υψηλότερο στη δεύτερη μέτρηση (p<0,001 για κάθε θεραπευτική συνεδρία). Όπως φαίνεται από τους μέσους όρους, πριν την εφαρμογή της κρέμας το μέσο επίπεδο φθορισμού ήταν 7,07 ενώ μετά την εφαρμογή ανέβηκε στο 25,68, μία σχεδόν τετραπλάσια αύξηση σε σχέση με την αρχική τιμή.
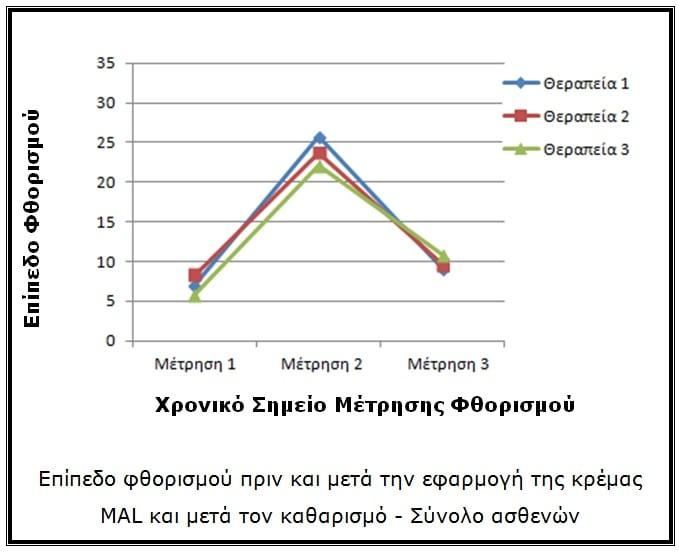
Παράλληλα, μετά την ολοκλήρωση του πρωτοκόλλου φωτοδυναμικής θεραπείας με διαδοχική εφαρμογή μπλε και κόκκινου φωτός και χρήση φωτοευαισθητοποιητή, το μέσο επίπεδο φθορισμού μειώθηκε σε 9,15, επιβεβαιώνοντας τον σχεδόν πλήρη φωτοαποχρωματισμό του δέρματος. Η διαφορά μεταξύ δεύτερης και τρίτης μέτρησης ήταν στατιστικά σημαντική (p<0,001), κάτι που επιβεβαιώνει την σχεδόν πλήρη κατανάλωση του επιλεκτικά συσσωρευμένου στους ιστούς φωτοευαισθητοποιητή (PpIX) μετά την ολοκλήρωση του πρωτοκόλλου φωτοδυναμικής θεραπείας με διαδοχική εφαρμογή μπλε και κόκκινου φωτός (Σχήμα 4). Οι συγκεκριμένες μετρήσεις επιτρέπουν στον θεραπευτή να έχει πλήρη έλεγχο ως προς τα επακόλουθα στάδια της φωτοδυναμικής θεραπείας και, επομένως, να γνωρίζει την έκβαση του υπό αξιολόγηση θεραπευτικού πρωτοκόλλου.
Η αντίστοιχη ανάλυση για τα δεδομένα των ασθενών με ακμή στο πρόσωπο μόνο επιβεβαίωσε τις παραπάνω τάσεις, με το επίπεδο φθορισμού σημαντικά υψηλότερο κατά τη δεύτερη μέτρηση (p<0,001) και σημαντικά χαμηλότερο κατά την τρίτη μέτρηση (p<0,001) (Σχήμα 5). Παρόμοια ήταν και τα αποτελέσματα όσον αφορά τις μετρήσεις φθορισμού στις υποομάδες ασθενών με ακμή στην πλάτη ή στο στέρνο.

Αξιολόγηση της φωτοδυναμικής θεραπείας με διαδοχική εφαρμογή μπλε και κόκκινου φωτός από τους ασθενείς
Το ερωτηματολόγιο συμπληρώθηκε από τριάντα συμμετέχοντες μεταξύ του συνολικού πληθυσμού 39 ασθενών.
Πόνος κατά τη διάρκεια και μετά τη θεραπεία
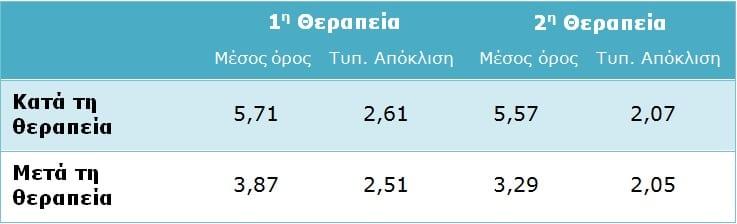
Η αξιολόγηση του πόνου κατά τη διάρκεια της ενεργού φωτοδυναμικής θεραπείας από τους ασθενείς έδειξε ότι κατά μέσο όρο ήταν στο 5,71 (1η θεραπευτική συνεδρία) και στο 5,57 (2η θεραπευτική συνεδρία) λίγο πάνω από το μέσο της οπτικής αναλογικής κλίμακας δέκα σημείων. Μετά την πρώτη θεραπευτική συνεδρία ο πόνος αξιολογήθηκε σε χαμηλότερα επίπεδα με μέσο όρο στο 3,87, ενώ μετά τη δεύτερη θεραπευτική συνεδρία τα επίπεδα πόνου μειώθηκαν ακόμη περισσότερο, με το μέσο όρο στο 3,29 (Πίνακας 4).
Πίνακας 4: Μέσος όρος επιπέδου πόνου κατά τη διάρκεια και μετά τη θεραπεία
Ανεπιθύμητες ενέργειες και παρενέργειες
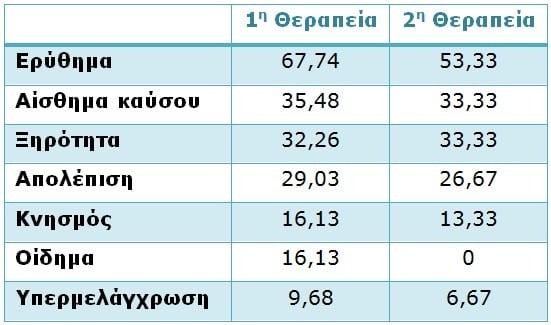
Η κύρια ανεπιθύμητη ενέργεια που αναφέρθηκε από τους ασθενείς μετά την πρώτη συνεδρία φωτοδυναμικής θεραπείας με διαδοχική εφαρμογή μπλε και κόκκινου φωτός ήταν το ερύθημα (67,74%), ενώ μικρότερα ποσοστά ασθενών ανέφερα αίσθημα καύσου (35,48%), ξηρότητα (32,26%), απολέπιση (29,03%), κνησμός (16,13%), οίδημα (16,13%) και προσωρινή υπερμελάγχρωση (9,68%). Οι ασθενείς που ακολούθησαν και δεύτερη θεραπευτική συνεδρία φωτοδυναμικής θεραπείας ανέφεραν τις ίδιες ανεπιθύμητες ενέργειες κατ’ αυτή τη σειρά, εκτός του οιδήματος (Πίνακας 5).
Πίνακας 5: Ποσοστό ασθενών που ανέφεραν κάθε μία από τις ανεπιθύμητες ενέργειες μετά την 1η και τη 2η θεραπευτική συνεδρία
Αξίζει να σημειωθεί επίσης ότι οι παρενέργειες/ανεπιθύμητες ενέργειες διήρκησαν για λίγες μέρες τόσο μετά την πρώτη όσο και μετά τη δεύτερη θεραπευτική συνεδρία φωτοδυναμικής θεραπείας και υποχώρησαν μέσω της απλής φροντίδας του δέρματος και της εφαρμογής ενυδατικών προϊόντων. Η μέση διάρκεια των ανεπιθύμητων ενεργειών κατόπιν της πρώτης θεραπευτικής συνεδρίας ήταν 4,65 ημέρες, ενώ η μέση διάρκεια των ανεπιθύμητων ενεργειών κατόπιν της δεύτερης θεραπευτικής συνεδρίας ήταν 3,92 ημέρες.
Κοινωνικές δραστηριότητες
Σχεδόν οι μισοί ασθενείς της μελέτης (48,4%) ανέφεραν ότι δεν συμμετείχαν ιδιαίτερα σε κοινωνικές δραστηριότητες μετά την εφαρμογή της φωτοδυναμικής θεραπείας για μέγιστο διάστημα έως 7 ημέρες σε λίγες περιπτώσεις.
Συνολική αποτελεσματικότητα της θεραπείας
Οι ασθενείς στην πλειοψηφία τους δήλωσαν ότι έμειναν πραγματικά ικανοποιημένοι από το συγκεκριμένο πρωτόκολλο φωτοδυναμικής θεραπείας και ότι είχαν ουσιαστική βελτίωση της ακμής σε σύγκριση με την έναρξη (61,3%), ενώ αρνητικά απαντά μικρός αριθμός ασθενών (22,6%).
Πίνακας 6: Αξιολόγηση της αποτελεσματικότητας της θεραπείας από τους ασθενείς
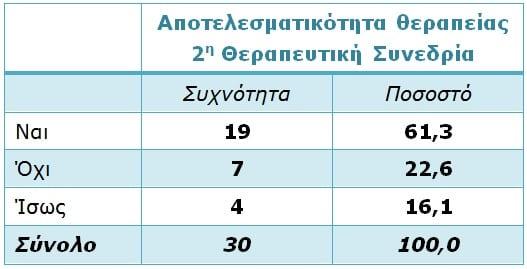
Στο σημείο αυτό πρέπει να σημειωθεί ότι μεταξύ των ασθενών που απάντησαν αρνητικά, κανένας δεν συνέχισε στη δεύτερη θεραπευτική συνεδρία και, επομένως, δεν μπορούσαν να έχουν ολοκληρωμένη άποψη για την αποτελεσματικότητα της θεραπείας. Τέλος, το 16,3% των ασθενών δεν είχαν σαφή άποψη ως προς την αποτελεσματικότητα της θεραπείας (Πίνακας 6).
Προγραμματίστε το ραντεβού σας στα IQ SKIN CLINICSΔιαβάστε τη Συζήτηση και τα Συμπεράσματα της μελέτης
Διαβάστε περισσότερα για την αντιμετώπιση της ακμής χωρίς φάρμακα